病史简介
患者男性,48岁,工人。因“间断心悸4.5年,发热2年余”于2003年夏入院。1998年患者因头晕、心悸,曾被外院诊为“冠心病,阵发房颤”。2000年6月外院心脏二维超声心动图诊为“风心病、二尖瓣狭窄”。2001年3月外院行“二尖瓣置换术”。手术后26天出现不规则发热,体温达38.5℃,偶达40.0℃,多以午后中、低热为主,有盗汗,期间发生“脑出血”一次。
分析
患者主要的症状为心悸和不规则发热,而发热为此次就诊的主要原因。心悸显然和房颤相关。发热出现于二尖瓣置换术后26天,并有脑出血,因此首先考虑心内膜炎。但患者表现为午后低热、盗汗,无寒战,且发热的时间长达2年余,似又不符合一般的细菌感染,因此,尚不能除外常见的慢性感染性疾病如结核,亦需考虑其他疾病,包括免疫病、淋巴瘤、EB病毒感染等。因曾诊断“风心病”,还需考虑风湿热复发,但风湿热复发多发生于初发后的3~5年内,多见于30岁前,因此可能性较小。
外院多次血培养仅一次阳性,为“类白喉杆菌,微球菌类”,先后应用氧氟沙星、红霉素、阿奇霉素、庆大霉素、万古霉素、亚胺培南/西司他丁,每种抗生素治疗10余天体温不降。2001年11月外院超声心动图(UCG)检查“腱索满布赘生物”。行二尖瓣置换术,切除腱索培养为“类白喉杆菌”。术后继续应用亚胺培南/西司他丁和华法林抗凝治疗。手术3天后体温下降并维持正常58天,以后再次出现午后发热,最高体温38.5℃,再次交替应用上述抗生素无效,UCG未提示赘生物。患者在体温正常期间再次“脑出血”,出现昏迷、抽搐,考虑“继发性癫痫”用苯妥英钠至今(2年)。半年前开始出现前臂、下肢淤点,下肢触痛。既往HBsAg(+)、HBcAb(+)。青霉素、头孢菌素、磺胺药物过敏。无不洁性接触史和吸毒史。由于手术后再次发热,入我院治疗。
因血培养和手术切除腱索培养均为同一种细菌,因此可诊断类白喉杆菌性心内膜炎。一般赘生物多位于低压腔面,如左房面、左室流出道,但是本例患者的赘生物位于不常见部位,且赘生物较多,故多种抗生素治疗效果不理想。在药物疗效不理想的情况下有手术的必要性。目前患者存在3个问题:(1)腱索切除术后58天又发热,很可能心内膜炎复发。(2)脑出血出现于未发热期间,可能与华法林应用有关,亦可能是心内膜炎的表现之一,还可能是脑血管畸形所致。(3)下肢的触痛提示外周血管赘生物栓塞或血管炎的可能。
查体左前臂、下肢多个直径0.5 cm陈旧淤点,结膜无出血点。颈静脉充盈,浅表淋巴结未及。双肺无特殊,心界不大,心率85/min,律不齐,第一心音强弱不等;心尖区可闻及3/6级收缩期杂音。腹软,肝脾未及,移动性浊音(-)。下肢不肿,左手、双足甲癣。经胸UCG显示无瓣膜破坏的迹象。
查体除淤点和轻度心脏杂音外,无提示心内膜炎的更多证据。针对第二次手术后的发热,反复用过多种抗生素无效,且外院的经胸UCG无瓣膜破坏的明显迹象。无淋巴结、肝脾肿大,无提示淋巴瘤或骨髓病变的证据。类白喉杆菌是一种机会感染细菌,很少见,患者为中年男性,却有手癣,又出现第二次发热,提示可能存在免疫功能低下,应做相关免疫功能检查。患者无不洁性接触史和吸毒史,基本否定HIV感染和梅毒的可能。虽然入院后心内膜炎仍是首位诊断,但在诊断上尚有疑问,拟暂不应用抗生素,行多次血培养,此外由于二尖瓣赘生物位于左房面,经胸UCG左房面的影像容易被机械瓣的声影所干扰和遮盖,应行经食道超声心动图(TEE)检查。另外作为发热待查,应常规行骨髓检查和X线胸片。
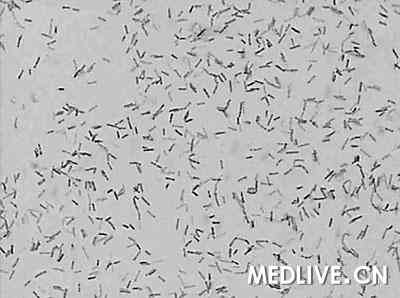
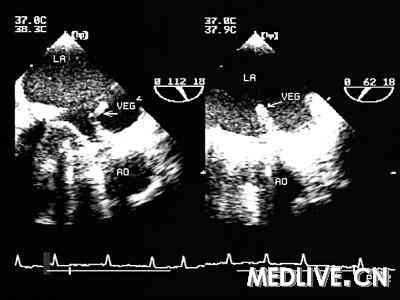
实验室检查 Hb 113 g/L,WBC 4.58~8.27×109/L,中性粒细胞63.7%~77.4%,Plt 126~176×109/L 。艾滋病病毒抗体(HIV-Ab)、梅毒血清、EB病毒抗体均阴性。血沉(ESR)19 mm/第1小时末;结核菌纯蛋白衍生物(PPD)(-);血培养5次、骨髓培养1次有“偶然分支杆菌(Mycobacterium fortuitum)”生长(图1)。免疫指标:抗核抗体(ANA)、抗双链DNA抗体(dsDNA)、抗可提取性核抗原抗体(ENA)均阴性;免疫球蛋白:IgA 0.22~0.27 g/L(正常值 0.7~3.8 g/L),IgG、IgM 正常。T 细胞亚群测定:B 细胞和NK 细胞明显减少,CD4+淋巴细胞212/mm3,CD8+ 368/mm3,CD4+/CD8+比例倒置。X线胸片:双肺间质纹理增多,左膈抬高。入院第三天TEE示:二尖瓣左房面赘生物11×4 mm,二尖瓣轻度瓣周漏(图2)。
图1. 血培养涂片×100,见弯曲分支状抗酸染色(萋尼染色)阳性的分支杆菌
图2. 经食道超声心动图(TEE):二尖瓣机械瓣左房面赘生物
诊断 播散性偶然分支杆菌病,偶然分支杆菌感染性心内膜炎
血培养和TEE的结果证实了感染性心内膜炎的诊断,而且是一种较为罕见的病原菌感染。同时实验室检查证实患者有明显的细胞和体液免疫功能低下。非结核分支杆菌(NTM)性心内膜炎较少见,NTM多数累及猪瓣膜或人工瓣膜,个例报道累及自家瓣膜。常是快速生长菌群(一周内生长)引起,包括龟分支杆菌、脓肿分支杆菌、偶然分支杆菌。我们推测可能在瓣膜置换或瓣膜处理时受污染,或由胸骨伤口感染引起。NTM对大多数抗结核药耐药。患者无肿瘤、免疫病的证据,亦无HIV和梅毒感染的依据,长期的偶然分支杆菌性心内膜炎感染似能解释免疫功能的低下。但在考虑某一疾病的同时,亦不能忽视药物的副作用,该患者有长期应用苯妥英钠史,文献报道苯妥英钠可致免疫功能减低,为非剂量相关性,可影响体液和细胞免疫,以IgA降低最常见,多在用药后3~6个月降低,停药后可恢复。但该患者先有发热后应用苯妥英钠,可能与上述两个因素均有关系。
患者感染性心内膜炎诊断明确,既然血培养和骨髓培养出现偶然分支杆菌感染,亦需考虑到其它器官可能受累,患者入院后出现咳嗽、少量白痰,头痛,腰痛。这些症状使我们想到需除外肺部、颅内和椎体感染,应进一步行相关检查。
肺CT:两下肺后基底段淡片状影、条索影,双下胸膜肥厚;脾轻度大。胸腰椎X片:腰5骶1椎间隙病变;腰椎CT:腰5骶1椎间隙变窄、椎间盘变性。骨γ-显像:腰椎放射性分布不均匀;头颅CT平扫+增强:未见明显异常。脑脊液检查:常规:蛋白定性(+),糖定性(+),细胞总数8/mm3,白细胞1/mm3;生化:蛋白179.7 mg/dl,糖23 mg/dl,氯115 mmol/L;墨汁染色、细菌培养、乳胶凝集试验和涂片抗酸染色均阴性。
肺部和椎体影像学提示肺部、腰骶椎可能存在感染。患者虽无脑膜刺激征、脑脊液细胞数不高,但脑脊液蛋白高,有时脑脊液经长时间后再检查可因细胞自溶,致使细胞数降低,故高度怀疑中枢神经系统感染。因此本患者诊断“播散性偶然分支杆菌病,偶然分支杆菌感染性心内膜炎”更合适。
随诊观察:给予患者克拉霉素、阿米卡星和利福平,观察1个月体温基本正常。后患者体温又在38℃上下波动, 仍在继续治疗之中。
(作者:北京协和医院 方理刚 张运剑 周璐 严晓伟)